Transplantacija srca predstavlja sam vrh medicine u svakom smislu, organizacionom, logističkom, tehničkom, medicinskom i svakom drugom. Transplantacija srca jeste ogroman civilizacijski napredak kojim se omogućava preživljavanje onih bolesnika koji nemaju alternativu. Kvalitet života transplantiranih bolesnika ne razlikuje se značajno u odnosu na opštu populaciju i transplantirani bolesnici mogu da vode normalan život. U razgovoru sa dr Danielom Unićem sa KB Dubrava u Zagrebu, razmatramo sve aspekte moderne transplantacione hirurgije srca.
Kronično srčano popuštanje je krajnji stadij srčanih bolesti. Radi se o nemogućnosti srčanog mišića da pumpa dovoljno krvi da bi zadovoljilo potrebe tijela. Uzroci popuštanja srca mogu biti u samom srčanom mišiću iz nepoznatih razloga u sklopu bolest koje se nazivaju kardiomiopatije. Također mogu biti krajnji stadij bolesti srčanih struktura: koronarnih arterija, srčanih zalistaka. Nadalje visoki tlak, kronični poremećaji srčanog ritma (fibrilacija atrija), infekcije te prekomjerno uživanje alkohola također može dovesti do popuštanja srca.
Učestalost kojom se pojavljuje je visoka. Oko 2% odraslih ima kronično zatajenje srca. Sa porastom životne dobi raste i učestalost zatajenja srca. Također raste i radi ranijeg uspješnog liječenja srčanih bolesti čime se u ranijoj dobi spašavaju životi, ali kasnije može doći do popuštanja srca.
Radi čega je kronično popuštanje srca opasno?
Prvenstveno ima visoku smrtnost koja seže i do 35% unutar prve godine od dijagnoze čime je opasnije od nekih od najučestalijih karcinoma (debelog crijeva, dojke, melanoma…).
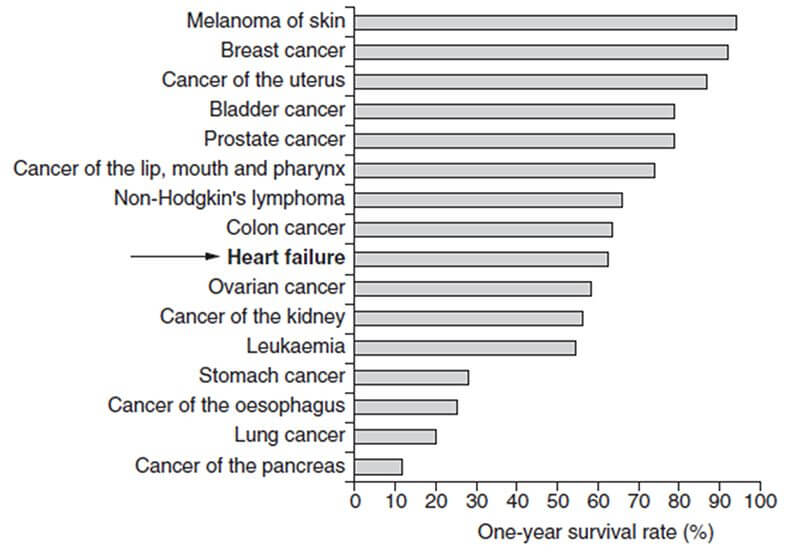
Osim toga, troškovi liječenja značajno opterećuju zdravstveni sistem.
Učestali simptomi uključuju: nedostatak zraka u naporu ili mirovanju, umor, otečene noge. Ostali simptomi koji se javljaju mogu biti: kašalj, osjećaj težine u trbuhu, ubrzan i nepravilan srčani rad i sl.
Kako se dijagnosticira popuštanje srca?
Osobna i obiteljska anamneza vrlo su važni. Kliničkim se pregledom postavi sumnja na bolest i mogući podlogu. RTG snimka obično pokazuje uvećanu sjenu srca, te znakove zastoja na plućima, a moguć je i pleuralni izljev. Ultrazvukom srca dijagnosticira se smanjena ejekcijska frakcija (EF), a pokazuje i morfologiju samog srčanog mišića, gibanje srčanog zida, kao i zaliske. Potrebno je učiniti i kateterizaciju srca sa koronarografijom kako bi se izravno izmjerili tlakovi u plućima te utvrdio status krvnih žila koje sam srčani mišić opskrbljuju krvlju.
Lečenje
Prva linija liječenja simptomatskog popuštanja srca su lijekovi. Napredovanjem simptoma u obzir dolazi resinhronizacijska terapija (posebna vrsta pacemakera koja optimizira rad lijeve i desne strane srca) i druge kirurške opcije (revaskularizacija, kirurgija mitralnog zaliska), ugradnja srčanih pumpi za potporu ciskulaciji i, na kraju transplantacija srca.
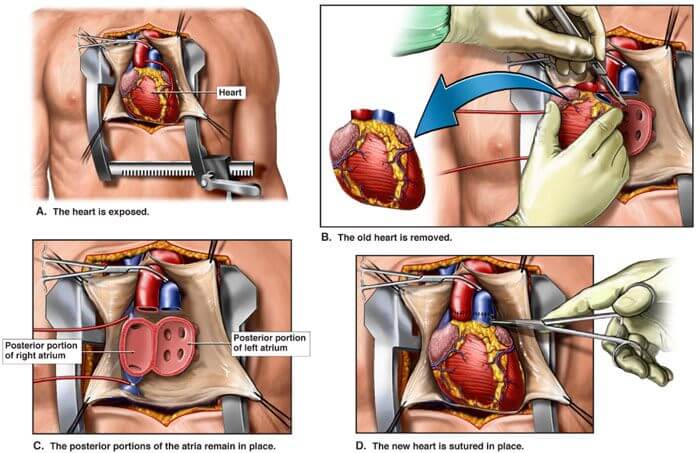
Transplantacija srca
Transplantacija srca prvi puta izveo je dr. Christian Barnard u Južnoafričkoj Republici 1967. godine. Prvi pacijent, koji je bolovao od zadnjeg stadija ishemijske kardiomiopatije, preživio je 18 dana nakon transplantacije. Entuzijazam koji je nastupio, rezultirao je većim brojem transplantacija u cijelom svijetu. Loši rezultati koji su bili posljedica nedostatka adekvatne imunosupresije, dovele su do izrazitog pada broja transplantacija, sve do prestanka programa u mnogim centrima. Tek početkom 1980-tih uvođenjem lijeka ciklosporina, došlo je do ponovnog interesa za transplantaciju, a dobri rezultati doveli su do širenja metode. Prvu transplantaciju u nekadašnjoj državi izveo je prof.dr.Josip Sokolić sa svojim timom u KBC Zagreb 1988. godine.
Indikacije za transplantaciju srca:
- hemodinamska nestabilnost/kardiogeni šok kod bolesnika sa popuštanjem srca (kojem je potrebna mehanička potpora cirkulaciji)
- kardiogeni šok koji zahtijeva potporu inotropnim lijekovima
- vršna potrošnja kisika (VO2max) < 10 mL/kg/min
- refrakterna angina pectoris koja se ne može liječiti perkutanom intervencijom ili kirurškom revaskularizacijom
- ponavljane životno-ugrožavajuće aritmije koje se javljaju unatoč maksimalnoj medikamentoznoj terapiji i ugrađenom kardioverter-defibrilatoru
- funkcionalni NYHA razred III ili IV unatoč maksimalnoj medikamentoznoj i resinhronizacijskoj terapiji
No, da li je svaki bolesnik sa terminalnim stadijem srčanog zatajenja kandidat za transplantaciju srca? Nije. Postoje stanja koja predstavljaju apsolutne ili relativne kontraindikacije:
- Fiksna visoka plućna rezistencija > 6 Wood jedinica
- Aktivna infekcija
- Aktivna ili nedavna maligna bolest (<2 godine nakon izlječenja)
- Uznapredovala ireverzibilna bolest nekog drugog organskog sustava (uključujući komplikacija šećerne bolesti)
- Teška mentalna bolest ili nepovoljne socio-ekonomske prilike
- Aktivna zlouporaba droga, alkohola ili duhana
Što se tiče dobi, gornja granica za transplantaciju je arbitrarno postavljena na 65 godina, ali pojedini centri, ovisno o okolnostima tu granicu imaju pomaknutu na 70 godina. Isto tako, pretjerana tjelesna težina (BMI>35) predstavlja relativnu kontraindikaciju jer je za takve bolesnike teško pronaći odgovarajući organ.
Transplantacija je prije svega timski rad stručnjaka raznih disciplina. Puno je više od puke kirurške operacije. U timu osim kardijalnih kirurga sudjeluju, kardiolozi u prije i poslijeoperacijskom periodu, patolozi, stručnjaci za tipizaciju tkiva, koordinatori, medicinske sestre, fizioterapeuti, nutricionisti i drugi.
Iznimno je važna organizacija cijelog procesa koji počinje dijagnostikom i stavljanjem bolesnika-primatelja na listu čekanja. Do same operacije bolesnike na listi čekanja se periodično kontrolira kako bi se na vrijeme uočilo bilo kakvo pogoršanje stanja te moglo adekvatno reagirati u terapijskom smislu. Kada se pojavi adekvatan donor, bolesnika se poziva u bolnicu.
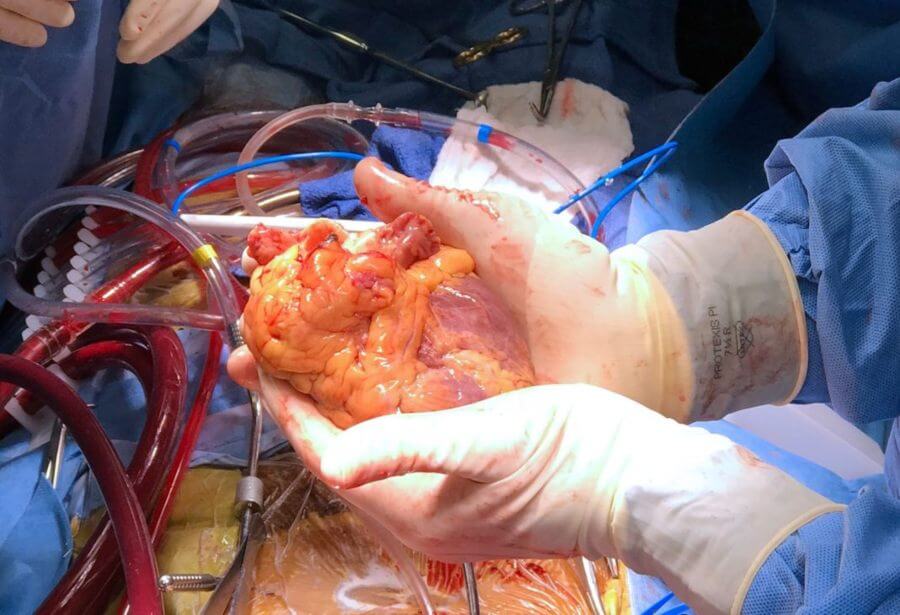
Tko je donor srca/organa?
Donori su ljudi kod kojih je potvrđena moždana smrt. Najčešći razlozi su krvarenja u mozak (aneuzirme), nesreće i slična stanja. Obično se radi o bolesnicima koji se već radi navedenih stanja neko vrijeme nalaze u bolnici. Zato je iznimno važno da se uspostavi mreža koordinatora po lokalnim bolnicama koji će prepoznati potencijalne donore te ih znati održavati ili ih premjestiti u veće centre na definitivnu obradu.
Moždana smrt je stanje odsustva moždane aktivnosti uključujući autonomne funkcije potrebne za održavanje života. Prva sumnja postavlja se kliničkim pregledima na kojima se bilježi neosjetljivost na bol, odsustvo refleksa kranijskih živaca (pupilarni refleks, okulocefalični refleks, kornealni refleks) te odsustvo spontanih respiracija. Potvrda moždane smrti vrši se dodatnim pregledima dva NEOVISNA neurologa i dodatnim pregledima. Uz 2 EEG-a sa izoelektričnom (ravnom) linijom učinjena unutar 24 sata, obično se radi i neka od metoda oslikavanja kojom se potvrđuje izostanak protoka kroz moždane krvne žile (transkranijski doppler – TCD, cerebralna scintigrafija ili cerebralna angiografija). S obzirom da je moždana smrt ireverzibilno stanje nakon kojega NEMA OPORAVKA, u većini se zemalja smatra ekvivalentom smrti. Zakonski u najvećem broju europskih zemalja vlada načelo "pretpostavljenog pristanka" što znači da je svaka osoba kod koje se utvrdi moždana smrt potencijalni donor OSIM ako se nije na adekvatan način nisu izjasnili protiv toga. Kako bi se eliminirale bilo kakve sumnje u zlouporabe najčešće se u praksi traži i odobrenje obitelji ili najbliže osobe.
Darivanje organa svog preminulog člana obitelji najveći je čin plemenitosti i humanosti kojim se pomaže nastavak kvalitetnog života drugim teško bolesnim ljudima i kao takav zaslužuje posebno poštovanje.
Pregled potencijalnog donora srca uključuje i UZV pregled, a iznad 45 godina i koronarografiju. Donor i primatelj idealno bi se trebali podudarati u krvnoj grupi, ali su moguće i druge kombinacije. Također treba voditi računa o tjelesnoj masi donora i primatelja gdje razlika ne bi trebala prelaziti 20-30%.
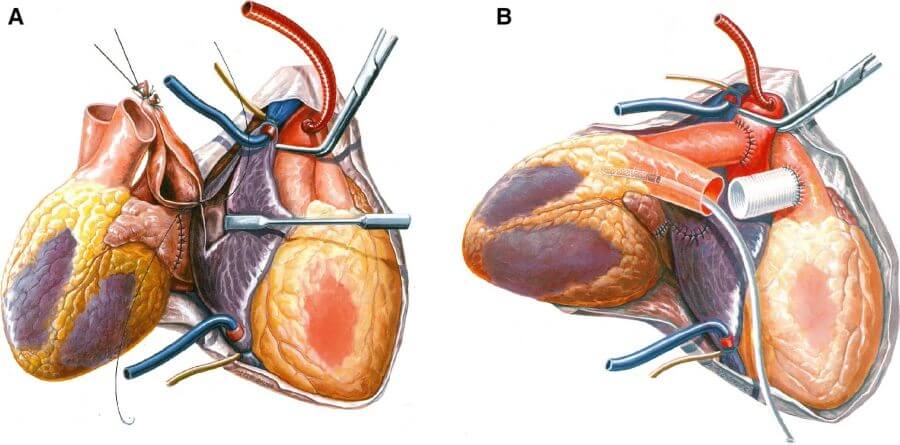
Prijavom i prihvaćanjem donora počinje koordinirani postupak transplantacije srca. Formiraju se 2 tima: eksplantacijski koji odlazi u centar u kojem se nalazi donor i transplantacijski koji priprema primatelja. Potrebna je precizna i stalna koordinacija između timova kako bi se znalo koji je tim u kojoj fazi, jer eksplantirano srce treba prokucati u tijelu primatelja unutar 4 sata od eksplantacije. Srce primatelja se zaustavlja kardioplegijom i nakon eksplantacije pohranjuje u kardioplegiju i na led i tako transportira.
Nakon operacije liječenje primatelja nastavlja se uvođenjem tzv. indukcijske imunosupresivne terapije. Ta je terapija sprečava odbacivanje novog organa kojeg imunološki sustav primatelja prepoznaje kao strano. Ta je reakcija primatelja najizraženija (pa i opasnost od odbacivanja najveća) u prvih 3-6 mjeseci nakon transplantacije. Najčešće se radi o kombiniranoj terapiji 3 lijeka koji uključuju selektivne inhibitore kalcineurina, poliklonalna protutijela i kortikosteroide. U ranoj se fazi kreće sa većim dozama, ali uz praćenje toksičnih učinaka lijekova prvenstveno na bubrege. U toj se fazi uvode i antivirusni lijekovi, lijekovi protiv gljivičnih infekcija te tjedno i antibiotici.
Komplikacije nakon transplantacije srca
Transplantacijom srca tešku bolest zamjenjujemo novim stanjem koje zahtijeva pažljivo praćenje i u kojem su moguće komplikacije u ranoj i kasnoj fazu nakon transplantacije.
U ranoj fazi često se javlja disfunkcija novog srca. Najčešće se javlja unutar prvih 24 sata ili nekoliko dana nakon transplantacije. Najčešće se javlja kod primatelja sa povišenom plućnom vaskularnom rezistencijom, starijih primatelja i onih kod kojih je prije transplantacije bila potrebna inotropna potpora. U najtežim slučajevima može biti potrebna i mehanička potpora cirkulaciji. Disfunkcija novog srca djeluje na dugoročno preživljenje primatelja.
Odbacivanje srca još je jedna od komplikacija koje se mogu javiti u ranoj fazi nakon transplantacije. Po vremenu nastanka može biti HIPERAKUTNA (javlja se odmah nakon transplantacije). Danas se javlja rijetko radi podudarnosti krvnih grupa i prijeoperacijskoj tipizaciji tkiva koja otkriva nepodudarnosti u antigenima koji se prezentiraju. AKUTNO odbacivanje posredovano je T-leukocitima koji reagiraju na HLA sustav antigena. Takvo se odbacivanje u raznim stupnjevima javlja u do 40% primatelja unutar 1 godine nakon transplantacije. Odbacivanje posredovano PROTUTIJELIMA reakcija je na antigene u endotelnim stanicama novog srca. Kako bi se odbacivanje rano dijagnosticiralo kod bolesnika nakon transplantacije potrebno je raditi periodičke BIOPSIJE miokarda. Njima se posebnim instrumentom transvenski uzimaju uzorci novog srca te ih analiziraju patolozi i prema određenim kriterijima određuju stupanj odbacivanja. Viši stupnjevi zahtijevaju provođenje terapije protiv odbacivanja.
Od ostalih komplikacija koje se javljaju treba spomenuti infekcije, bubrežno zatajenje, kroničnu disfunkciju novog srca (radi promjena koje se s vremenom jave na krvnim žilama) kao i tumore (kao rezultat kronične imunosupresije).
Koliko i kako ljudi žive nakon transplantacije srca?
Nakon što se naviknu na nove uvjete i terapiju, ljudi žive puno kvalitetnije nego sa zatajenjem srca. Šansa da dožive 10 godina nakon transplantacije je oko 60-70% prema međunarodnom udruženju za transplantaciju srca i pluća
Da li primatelji sa novim srcem poprimaju i osobine donora?
O tome nema pouzdanih znanstvenih dokaza. Anegdotalno i iz vlastitih primjera, bilo je slučajeva kada su primatelji razvili određene interese za koje smo znali da su ih imali i donori, ali više kao izuzetak nego kao pravilo.

Zaključak
- Transplantacija srca još uvijek je "zlatni standard" u liječenju zatajenja srca.
- Potencijalnih primatelja puno je više nego donora. Za razvoj uspješnog programa transplantacije srca potrebno je uspostaviti mrežu koordinatora u lokalnim bolnicama koji će prepoznavati potencijalne donore i obraditi ih i održavati do transplantacije. Te koordinatore treba stimulirati stručno i financijski.
- Preporuča se i članstvo u međunarodnim organizacijama ta razmjenu organa poput. EUROTRANSPLANTA
- Putem medija treba komunicirati uspješne priče života spašenih transplantacijom i potaknuti i osnažiti ljude na doniranje organa. Također, predstaviti kompleksnost postupaka i visoku etičnost svih uključenih kako bi se dodatno ohrabrili ljude da doniraju.
- Potreban je i adekvatan zakonodavni okvir.
- Nakon transplantacije potrebna je adekvatna imunosupresivna terapija i stalni nadzor kako bi se izbjegle komplikacije.