Novija istraživanja ukazuju na povezanost između kardiovaskularnih bolesti i alergijskih reakcija. Koji su mehanizmi koji se nalaze u osnovi ove povezanosti objašnjava doc. dr Violeta Kolarov, pulmolog i alergolog.

Kardiovaskularne bolesti (KVB) su vodeći uzrok smrtnosti u razvijenim zemljama. Prema podacima Svetske Zdravstvene Organizacije oko 17,9 miliona ljudi umre svake godine u svetu od KVB, što čini 31% od svih uzroka smrtnosti globalno.
Podjednako važan zdravstveni i socijelni problem su alergijaske bolesti. Procenjuje se da se alergije javljaju kod oko 40% populacije i kod više od 80 miliona Evropljana.
Obe grupe bolesti, zbog velike prevalence (podrazumeva ukupan broj obolelih osoba unutar neke populacije u datom vremenskom trenutku u odnosu na celu populaciju) i mogućnosti ozbiljnih komplikacija doprinose ozbiljnom narušavanju kvaliteta života kao i dnevnog i profesionalnog funkcionisanja.
Patomehanizam alergijskih i kardovaskularnih bolesti je kompleksan i multifaktorijalan.
U većini slučajeva kardiovaskularne bolesti se stiču, zavisne su od stila života i obično se javljaju posle 40 godine života. Većinom su uzrokovane aterosklerozom, što dovodi do poremećaja perfuzije, ishemije i tkivne nekroze. Mnogi riziko faktori doprinose razvoju bolesti, uključujući poremećaj lipidnog statusa, povišen krvni pritisak, šećernu bolest, pušenje. Manje je česta genetska osnova i predispozicija za aterosklerozu kao što je familijarna hiperholesterolemija.
Nasuprot toga, alergija je povezana sa fenomenom atopije, što predstavlja urođenu sklonost prekomernom stvaranju Imunoglobulina E (IgE). Atopijske bolesti (kao što su astma i alergijski rinitis) su rezultat prekomerne osetljivosti imunog sistema na antigene u okruženju kao što su biljni, gljivični i životinjski alergeni, sastojci hrane i kozmetike koji kod zdravih ne izazivaju reakciju.
Najvažniji element koji povezuje oba poremećaja je pro-inflamatorno (pro-upalno) stanje koje je, s jedne strane odgovorno za kliničke simptome alergije, s druge strane povezano sa patogenezom ateroskleroze.
Ateroskleroza
Ateroskleroza nastaje zbog oštećenja endotela (unutrašnje površine) krvnog suda usled mehaničkih, hemijskih i bioloških nadražaja uključujući: povišen krvni pritisak, poremećaj lipidnog statusa, pušenje, viruse i bakterije (na primer Chlamidia pneumoniae, Helicobacter pylori). Usled čega nastaje upalni odgovor, odnosno dolazi do stimulacije endotelnih ćelija i ćelija glatkih mišića krvnih sudova da proizvode određene molekule, koji dalje stimulišu inflamatorni (zapaljenski proces).
Uloga inflamacije u aterosklerozi
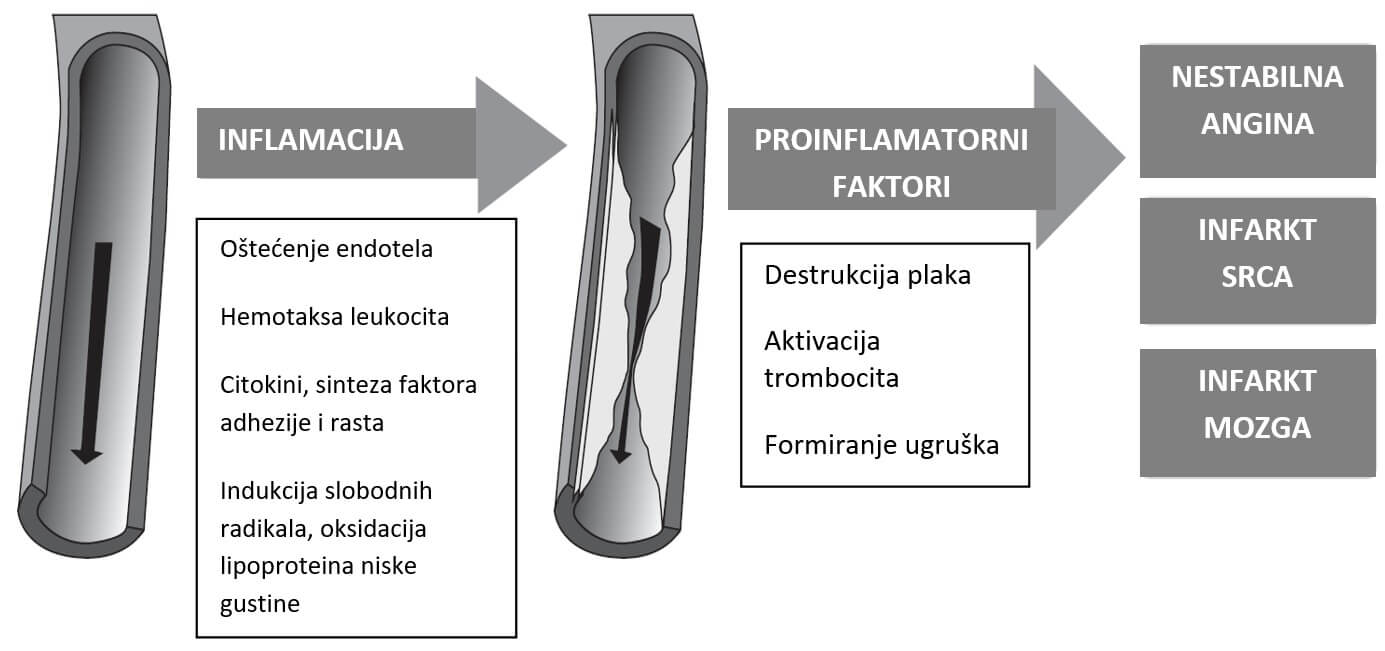
Inflamacija (upala) igra važnu ulogu u svim fazama aterogeneze (proces nastanka ateroskleroze), od privlačenja leukocita u endotel krvnog suda do rupture (pucanja) aterosklerotskog plaka i nastanka kliničkih simptoma bolesti (Slika 1).
Povređeni endotel stimuliše niz upalno-proliferativnih procesa koji dovode do patološkog remodelovanja zidova krvnih sudova i stvaranja plaka. Oštećenje plaka dovodi do oslobađanja koagulacionih agenasa poput kolagena. Nakon toga sledi aktiviranje i taloženje trombocita i započinjanje puta koagulacije. Pored toga, pucanje ateroskleriotskog plaka rezultira aktivacijom nagomilanih T-limfocita i produkcijom proinflamatornih citokina (IL-6, IL-1, TNF-a) koji pojačavaju upalni odgovor i nestabilnost plaka.
Značaj pro-inflamatornih (pro-upalnih) faktora u alergiji
Pojačani upalni procesi karakteristični su za sve alergijske bolesti. Ovaj fenomen je povezan sa prekomernom reaktivnošću ćelija koje učestvuju u imunološkom odgovoru kao što su T-limfociti, mastociti, bazofili i druge. Ove ćelije su odgovorne za manifestaciju kliničkih simptoma.
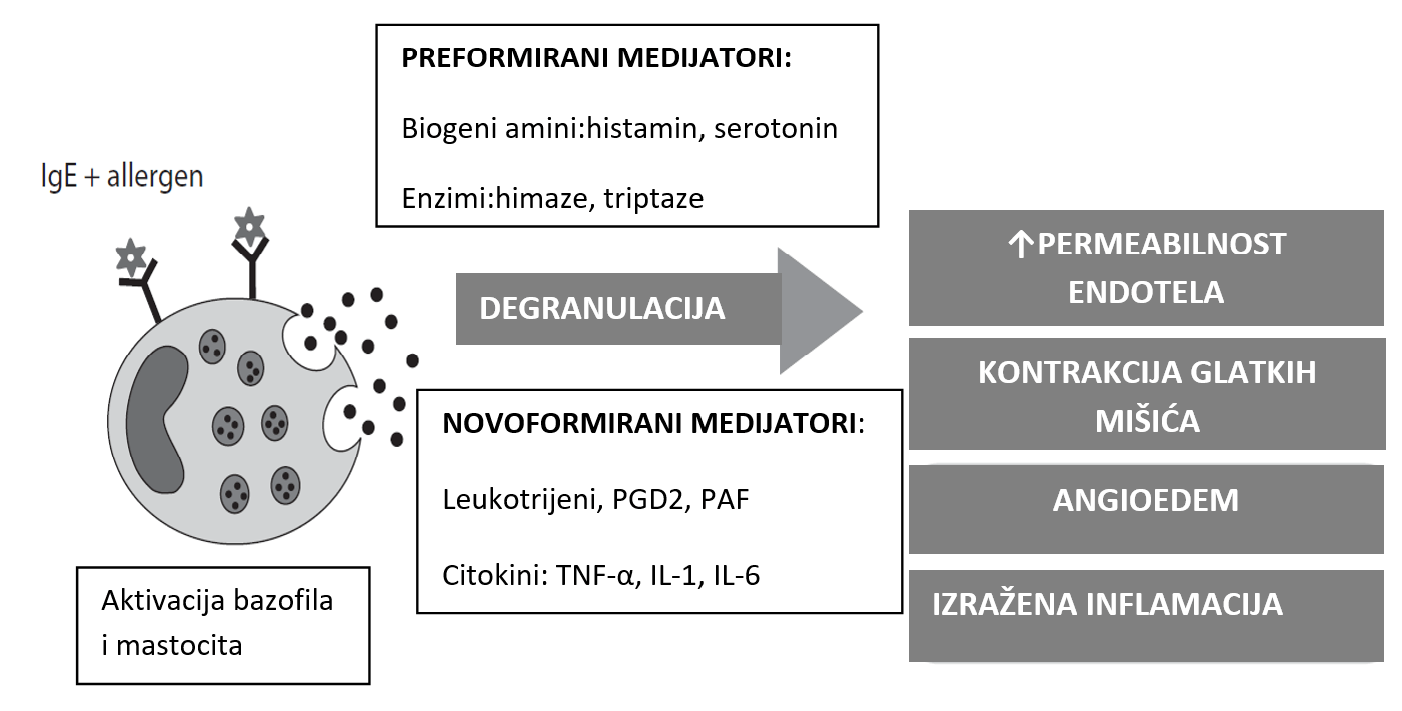
Alergijske reakcije odvijaju se putem IgE mehanizma preosetljivosti (preosetljivost tip-I). Interakcija između alergena i IgE koji se nalaze na površini mastocita i bazofila dovodi do oslobađanje brojnih medijatora alergijske reakcije (preformiranih kao što su - histamin, triptaza, himaza i novostvorenih kao što su - leukotrieni, prostaglandini, faktor aktiviranja trombocita. Oni dovode do povećane propustljivosti krvnih sudova i nastanak otoka sluznice i kontrakcije glatkih mišića disajnih puteva.
Efekti reakcije posredovane IgE mehanizmom mogu biti lokalna reakcija ili sistemska anafilaksija, što je životno opasno stanje.
Doprinos bazofila, mastocita i pro-upalnih citokina, uključujući interleukine: IL-1, IL-6, IL-8, potom tumor nekrotizirajući factor-α (TNF-α) i novootkriveni IL-33 igraju ključnu ulogu u atopijskim bolestima kao što su astma i alergijski rinitis. Znatno povećani nivoi IL-6 i TNF- α mogu se naći naročito tokom pogoršanja bolesti, a njihova koncentracija korelira sa napredovanjem bolesti.
Poslednjih godina mnogo pažnje je posvećeno izučavanju učešća ovih ćelija ne samo u imunološkim bolestima, nego i u procesu aterogeneze. Brojne studije su ukazivale na prekomerno nakupljanje mastocita u oštećenom endotelu krvnog suda, koji dovodi do stvaranja aterosklerotskog plaka, a sa druge strane je važan element odgovoran za razgradnju plaka i pokretanje koagulacije usled oslobađanja citokina iz granula i proteolitičkih enzima.
Povišeni nivoi IL-6 i TNF-α, prema ranijim izveštajima, mogu se koristiti kao netradicionalni i nelipidni faktori rizika za KVB. Skorašnja istraživanja sugerišu pojačanu ekspresija monocitnog hemotaktičkog proteina (MCP-1) i kod alergija i kod KVB, koji indukuje hemotaksiju monocita i makrofaga na oštećeni endotel tokom aterogeneze, a takođe stimuliše sintezu IL-1, IL-6 i degranulaciju bazofila u atopijskim reakcijama.
Već spomenuti IL-33 je uključen u povećanu sekreciju brojnih drugih interleukina što dovodi do aktiviranja makrofaga, mastocita, bazofila i epitelnih ćelija i odgovorno je za spazam bronhija i proizvodnju sluzi kod pacijenata sa astmom.
Iako ima snažna pro-upalnu aktivnost, nekoliko studija je pokazalo da IL-33 takođe ima protiv-upalna svojstva, što potencijalno može umanjiti kardiovaskularni rizik. IL-33 smanjuje nivo Interferona gama i Th-1 ćelija u limfnim čvorovima zbog promene imunološkog odgovora sa Th-1 na atero-zaštitni Th-2 imuni odgovor. Šta više, to je moćan anti-aterogeni faktor, koji pokreće proizvodnju azotnog oksida (NO) i ima korisnu ulogu u homeostatizi masnog tkiva i glukoze.
NO igra važnu ulogu u zaštiti od nastanka i progresije kardiovaskularnih bolesti. Kardio protektivna uloga NO uključuje regulaciju krvnog pritiska, inhibiciju agregacije trombocita i prevenciju proliferaciju glatkih mišića krvnog suda.
Međutim, treba još podataka o tome da li su zaštitni efekti IL-33 dovoljni da nadoknade pro-upalna svojstva drugih citokina.
Povećani nivo biogenih amina, posebno histamina koji se oslobađa tokom alergijske reakcije iz mastocita, takođe može biti predisponirajući faktor za aterosklerozu. Histamin uzrokuje labavljenje veza između endotelnih ćelija, povećava njihovu propustljivost i na taj način olakšava priliv pro-aterogenih supstanci koje formiraju aterosklerotske plakove. Histamin, kroz uticaj na reaktivnost vaskularnog mišića, može biti povezan sa perfuzijskim poremećajima i srčanom aritmijom.
Nedavne studije naglašavaju važnu ulogu sistemskih anafilaksija (najteža forma alergijske reakcije) u čijoj kliničkoj slici dominiraju simptomi poremećaja srčane i periferne cirkulacije, naročito hipotenzija, hemodinamička šok, aritmija i infarkt miokarda koji je najčešći direktni uzrok smrti.
Ovo stanje je povezano sa prisustvom srčanih mastocita koji se razlikuju od perifernih mastocita po sposobnosti da se aktiviraju stimulusima koji nisu IgE zavisni, uključujući anafilotoksine C3a i C5a, supstancu P i katjonski eozinofilni protein ECP. Povišen ECP poznat je kao klasični eksponent atopijskih bolesti poput astme, međutim zbog njegovog uticaja na aterogenezu, s obzirom da se može naći na endotelnim ćelijama krvnih sudova i u kaskadi koagulacije, alergijska upala je poslednjih godina postala interes i za kardiologe. Srčane mastocite karakteriše izlučivanje neobično velike količine medijatora koji mogu izazvati aritmije, smanjen koronarni protok, infarkt miokarda i iznenadnu srčanu smrt.
Imunoglobulin E i proteini akutne faze
Ukupni Imunoglobulin E (IgE) u serumu, jedan je od osnovnih laboratorijskih testova koji se koriste u dijagnozi alergijskih bolesti. Naučnici su opazili da postoji veza između IgE i pojave akutnih koronarnih sindroma.
U istraživanju od 90 ispitanika: 30 sa akutnim infarktom miokarda, 30 sa nestabilnom anginom pektoris i 30 zdravih ispitanika (kontrolna grupa), ustanovili su više nivoi IgE kod pacijenata sa akutnim koronarnim sindromom nego u kontrolnoj grupi.
Kod bolesnika sa infarktom miokarda nivo IgE je bio značajno veći u poređenju sa kontrolnom grupom (367,1 naspram 136 UI/mL, P <0.01). Među muškarcima, rezultati su se takođe značajno razlikovali, najviši su bili kod muškaraca sa infarktom miokarda, niži kod nestabilne angine pektoris i najniži u kontrolnoj grupi (P <0,05).
Autori objašnjavaju ovaj fenomen interakcijom IgE sa mastocitima i bazofilima. Vazoaktivne supstance i citokini oslobođeni iz granula ovih ćelija mogu biti važan faktor za koronarnu bolest srca.
Farmakoterapija u atopijskim bolestima
Farmakološka terapija u alergijskim bolestima prvenstveno se odnosi na primenu preventivne inhalatorne terapije inhalatornim kortikosteroidom ili kombinacijom inhalatornih kortikosteroida i dugodelujućih bronhodilatatora. Pravilna i redovna upotrebna ovih lekova dovodi do dobre kontrole bolesti, smanjuje učestalost pogoršanja, poboljšava kvalitet života.
Međutim, pacijenti povremeno obustavljaju ili ne koriste redovno ili pravilno preporučenu preventivnu terapiju te zbog učestalih tegoba koriste kratkodelujući bronhodilatator iz grupe β2 agonista koji deluju relaksirajuće na glatke mišiće bronha i brzo uklanja tegobe. Međutim, kod prekomerne upotrebe agonista β2 receptora kratkog dejstva kod pacijenata sa astmom i hroničnom opstruktivnom bolesti pluća može se povećati rizik od kardiovaskularne bolesti. Kontinuirana stimulacija β receptora u srcu može dovesti do ishemije, aritmije i zatajenja srca zbog povećane kontrakcije miokarda i smanjene koncentracije kalijuma.