U poslednje vreme se sve više pažnje poklanja poremećajima disanja i njihovoj vezi sa različitim kardiovaskularnim bolestima. Prof. dr Ivan Kopitović je naš vodeći ekspert koji se bavi patologijom spavanja (sleep medicine) i ovom tekstu nam predočava koji su najvažniji poremećaji spavanja, kako se oni mogu prepoznati, na koji način utiču na nastanak i razvoj kardiovaskularnih bolesti i kako se ovi poremećaji mogu lečiti.
Koliko je važno pravilno disanje?
Disanje je jedina vitalna funkcija u odnosu na sve druge organske sisteme izučavane u oblasti interne medicine (cirkulatorni, bubrežni, gastrointestinalni sistem), koja je u određenom opsegu pod direktnom kontrolom kore velikog mozga. To znači da svojom voljom možemo menjati dubinu i frekvenciju disanja i direktno uticati na minutni volumen ventilacije. Naravno postoje određeni limiti, na prvom mestu remećenje acido-baznog statusa, koji ne dozvoljavaju “zloupotrebu” svesne (voluntarne) kontrole disanja.
Postoje pojedina učenja tradicionalne medicine (indijska, kineska) koja govore o sličnim mogućnostima kontrole drugih funkcionalnih sistema (kontrola minutnog volumena cirkulacije, kontrola rada digestivnih organa), ali nema naučno potkrepljenih činjenica pomenutih teza. Sa druge strane je poznato da su mnogi elementi tradicionalne medicine kroz istoriju koristili “vežbe pravilnog disanja” u postizanju psihofizičke stabilizacije organizma (“joga” tehnike), pa se i danas aspektu pravilne ventilacije posvećuje velika pažnja u savremenoj psihologiji i psihijatriji kod psihoterapije neurotičnih stanja.
Šta je hipoventilacija?
Smanjenje disajnog volumena ispod nivoa neophodnog za normalnu razmenu gasova dovodi do stanja poznatog kao alveolarna hipoventilacija. Njena definicija nije vezana za neke konkretne brojne vrednosti minutne ventilacije, već za krajnji efekat poremećaja gasne razmene, a to je porast ugljen dioksida u krvi (hiperkapnija). Hronična hipoventilacija može biti uzrokovana različitim plućnim i vanplućnim bolestima, ali u osnovi svih stanja nalaze se izolovani ili kombinovani poremećaji:
- respiratorne kontrole iz nervnih centara;
- neuromuskulatorne kontrole disajnih pokreta ili
- oštećenje samog plućnog ventilacionog sistema.
Bez obzira na etiologiju, zajedničko za sva hipoventilaciona stanja je porast alveolarnog ugljendioksida koji se ne može eliminisati smanjenim obimom ventilacije, što dovodi do porasta vrednosti ugljen dioksida u krvi (hiperkapnija). Naravno, prisutna je i hipoksemija zbog prisutnog pada količine kiseonika u krvi usled smanjenog obima ventilacije. Hipoksemija koja dugo traje (perzistira) je glavni okidač nastanka plućne vazokonstrikcije, koja u sadejstvu sa hiperkapnijom dovodi do plućne hipertenzije, hipertrofije desne komore i razvoja hroničnog plućnog srca. Svi problemi ventilacije se pogoršavaju tokom spavanja zbog smanjenja centralne kontrole. Zapravo se hipoventilacioni sindromi prvobitno manifestuju noćnom hiperkapnijom, koja dovodi do jutarnjih glavobolja, zamora, dnevne pospanosti, slabljenja koncentracije i intelektualnih smetnji.

Kako se leči perzistentna hipoventilacija?
Većina pacijenata sa hroničnom hipoventilacijom, naročito ako je povezana sa poremećajem centralne kontrole i neuromuskularnim bolestima, odlično reaguje na neinvazivnu ventilaciju (NIV) koja se aplikuje preko maske za lice ili nos. U početnim stadijuma bolesti, prekonoćna ventilacija pomoću nazalne maske sa intermitentnim pozitivnim pritiskom (IPPV) daje izvanredne rezultate u smislu eliminacije hipoventilacija i centralnih apnea. Kod gojaznih pacijenata sa smanjenim amplitudama zida grudnog koša, čak i kontinuirani pozitivni pritisak u disajnim putevima (CPAP) daje benefite u ventilaciji, naročito kod udruženosti sa opstrukcijom gornjeg disajnog puta (opstruktivna apnea). Teži pacijenti zahtevaju često i 24h ventilaciju, najčešće preko facijalne maske (full facial), koja se sprovodi kako u bolničkim tako i u kućnim uslovima. Najvažnije je da aparati za NIV imaju tzv. bilevel mod, gde je moguće odvojeno definisati inspiratornu i ekspiratornu ventilatornu potporu.
Kako velike nadmorske visine utiču na kardiovaskularne bolesnike i kada se osete prvi simptomi
Koji poremećaj disanja se sreće kod gojaznih osoba?
Hipoventilacioni sindrom gojaznih (Obesity Hypoventilation Syndrome – OHS) je danas veoma učestalo patološko stanje sa aktulenom pandemijom gojaznosti, koja ima višestruke mehaničko-metaboličke efekte na organizam. Grudni koš, ali i abdomen obloženi prekomernim masnim tkivom dovode do smanjene komplajantnosti (rastegljivosti) toraksa, što rezultuje poremećajem disanja i poremećenom gasnom razmenom. No, čak i ekstremno gojazni pacijenti sa očuvanim metaboličkim centralnim odgovorom uspevaju da pojačanjem ventilacije održe normalan ugljen dioksid u krvi. Manjina ipak razvija hiperkapniju, hipoksemiju te sledstveno policitemiju i plućnu hipertenziju, jer postoji pridružena smanjena reaktivnost respiratornog centra, naročito ispoljena noću u vidu centralne sleep apnee (CSA). U brojnim ispitivanjima pokazano je da smanjenje nivoa leptina ili čak klinički češće leptinska rezistencija koja je odgovorna za patogenezu gojaznosti dovodi i do nereaktivnosti respiratornih centara. Ako se celoj problematici doda i daleko veća učestalost opstrukcije gornjeg disajnog segmenta u predelu orofarinksa koji dovodi do opstruktivne sleep apnee (OSA), jasno je da imamo složen (hipo)ventilacioni poremećaj. Klinički su ovi pacijenti preko dana izuzetno pospani, često zaspivaju tokom sedenja i razgovora i intenzivno hrču (davno je opisan Pikvikov sindrom (Pickwickian syndrome), veoma slikovito u romanu “Oliver Tvist” Čarsla Dikensa iz 1838.). Osim polisomnografije u dijagnostici je nekad dovoljno sprovesti kapnografiju ili gasne analize u mirovanju koje će ukazati na globalnu respiratornu insuficijenciju. Terapija izbora je sem redukcije gojaznosti, primena NIV tokom spavanja, koja je često dovoljna da eliminise OSA+CSA i normalizuje gasnu razmenu, jer je uglavnom signifikantan pad ventilacije tokom spavanja.
Šta je sleep apnea sindrom?
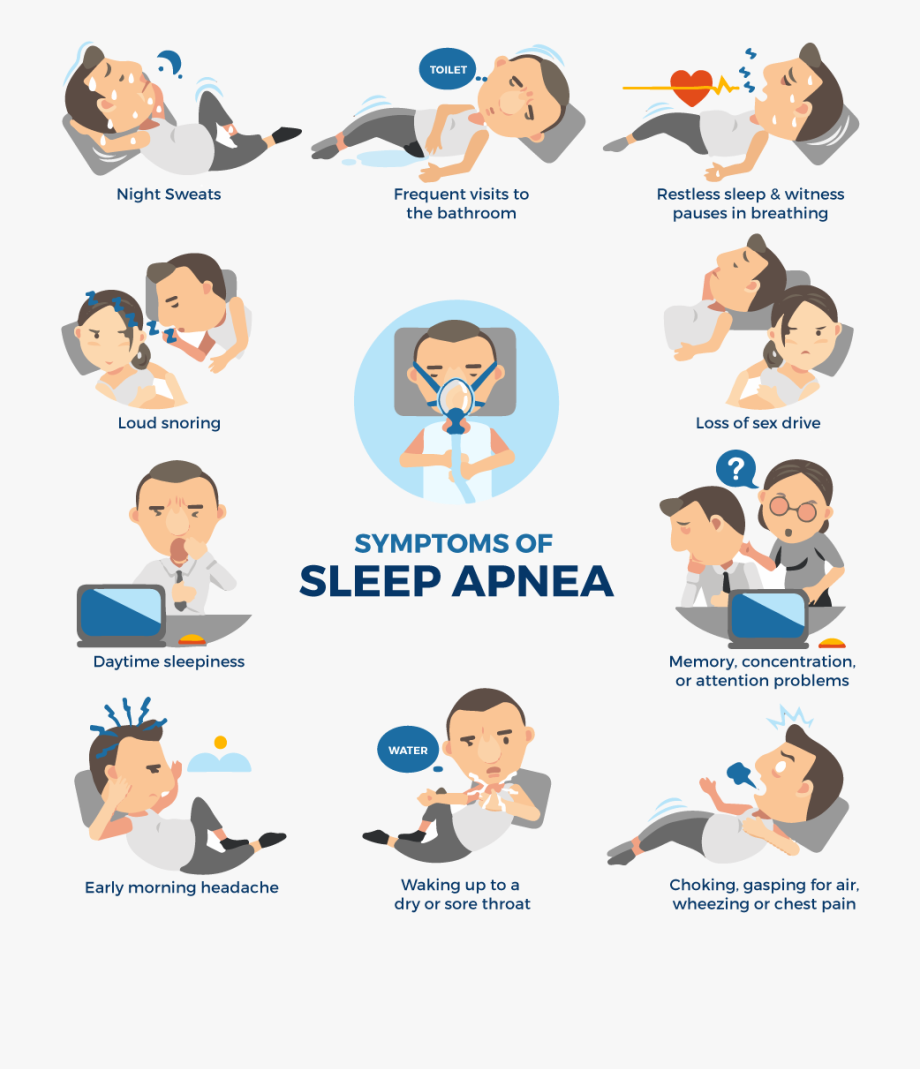
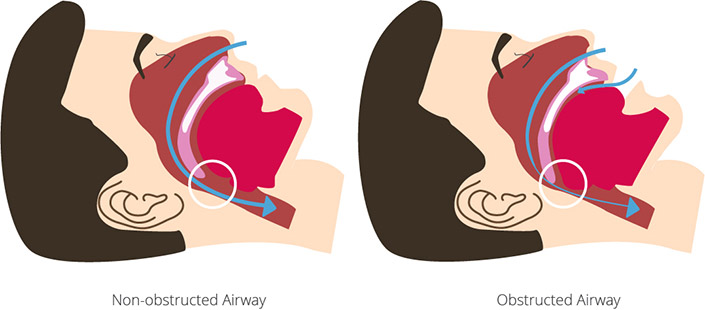
Respiratorni poremećaji tokom spavanja, sa sleep apnea sindromom kao “perjanicom”, predstavljaju veoma značajan socijalnomedicinski problem, koji je u fokus kliničke pažnje ušao tek poslednje dve-tri decenije, sa razvojem tehnike za polisomnografiju (PSG - snimanje toka spavanja) i aparata za kućnu neinvazivnu ventilaciju (NIV). Poseban značaj je u dokumentovanom otkrivanju brojnih patofizioloških zbivanja koja nastupaju usled prekida disanja tokom sna i njihovom uticaju na brojne hronične bolesti organskih sistema. Vekovima je poznat fenomen hrkanja - turbulentnog kretanja vazduha u suženom disajnom segmentu orofaringsa, koje u sudaru sa strukturama mekog nepca izaziva poznati zvučni fenomen. Dugo vremena je hrkanju pridavan prvenstveno anegdotalan značaj, a pokazalo se kao „alarmni signal“ za mnogo ozbiljnije poremećaje koji nastupaju kada se protok vazduha u disajnom sistemu u potpunosti ugasi. Velika prevalenca ovih poremećaja (oko 7% u opštoj populaciji), njihov uticaj na loše spavanje i dnevnu pospanost kao fenomene koji remete radnu sposobnost pojedinca, uveo je respiratornu somnologiju na velika vrata u pulmologiju i internu medicinu. Zavisno do mehanizma prekida disanja postoji opstruktivna sleep apnea (OSA), gde se javlja opstrukcija gornjeg disajnog segmenta obično na nivou orofaringsa; centralna sleep apnea (CSA) sa poremećajem na nivou regulatornih centara koji kontrolišu disanje i mešovita sleep apnea (MSA) gde postoji kombinacija pomenutih centralnih i perifernih mehanizama.
Kako se manifestuje sleep apnea sindrom i kako se leči?
Respiratorni poremećaji tokom spavanja uzrokuju simptome koji su prisutni kod svakog poremećaja sna koji dovodi do isprekidanog i plitkog spavanja – povećana dnevna pospanost, smanjena koncentracija i koordinacija pokreta, osećaj umora i malaksalosti, impotencija, loše raspoloženje koje može ići čak do razvoja depresije, što sve remeti normalno dnevno funkcionisanje i radnu sposobnost. Pokazalo se na jednom ispitivanju profesionalnih vozača u SAD, da je identifikacijom sleep apnee i njenim aktivnim lečenjem broj fatalnih saobraćajnih incidenata značajno redukovan.
- Kardiovaskularni poremećaji tipa povišenog (naročito dijastolnog) krvnog pritiska, ishemijske bolesti srca, poremećaja ritma, cerebrovaskularnih incidenata, su značajno češći kod osoba sa opstruktivnom sleep apneom, pre nastupaju i imaju težu formu. Intermitentna hipoksemija je značajan okidač sistemske inflamacije koja akcelerira aterosklerozu i sa povišenim tonusom simpatikusa i mnoštvom cirkulišućih kateholamina dodatno oštećuje zidove krvnih sudova, remeteći cirkulaciju praktično u svakom organu i interponirajući sa razvojem mnogobrojnih vaskularnih bolesti.
- Metabolički poremećaji u okviru razvoja metaboličkog sindroma Z, vezani su prvenstveno za razvoj insulinske rezistencije, a ako je prisutan dijabetes mellitus, javlja se njegova agravacija i veće ispoljavanje komlikacija. U lipidskom statusu nalazi se često signifikantan porast holesterola, demaskirajući pojavu hiperlipoproteinemije tip IIa, mada može kod gojaznih osoba biti ispoljen i tip IIb, naročito uz prisustvo leptinske rezistencije. Takođe, kod negojaznih osoba koje ne konzumiraju alkohol, ponekad se javlja steatoza jetre i povišenje ALT, AST i LDH, a u nekim slučajevima i fibrozne promene koje ređe progrediraju u cirozu.
Lečenje opstruktivne sleep apenee se sprovodi u slučajevima ako postoji srednje teška i teška sleep apnea, pa čak i kod blagih stanja, ukoliko postoje kardiovaskularni i/ili metabolički komorbiditeti ili ukoliko je prisutna izrazita dnevna pospanost. Pre svega se pacijentima sugeriše na adekvatnu higijenu spavanja (kvalitetan krevet i jastuk uz pokušaj pozicioniranja na bok – većinom su apnee izražene u supinacionom položaju tj. pri ležanju na leđima) i higijensko-dijetetski režim života sa redukcijom telesne mase, uz izbegavanje alkohola i sedativa (hipotonija muskulature i depresija respiratornog centra). Pušenje izaziva otok sluznice ždrela i dalje kompromituje lumen gornjeg disajnog puta. Ove mere su dovoljne za blage poremećaje.
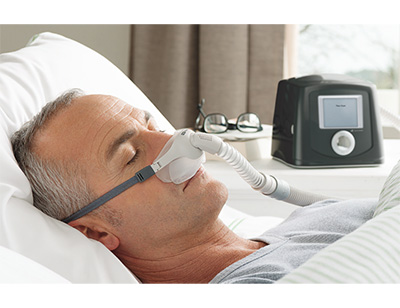
Kod težih oblika, terapija izbora je neinvazivna ventilacija (NIV). Još 1981. je Sullivan dokazao da primena kontinuiranog pritiska u disajnim putevima (CPAP) tokom spavanja praktično eliminiše apnoične krize i dnevnu pospanost. Kasnije je potvrđeno da se redukuje i kardiovaskularni morbiditet, dok su metaboličke komplikacije manje senzitivne na terapiju. Postoje konvencionalni CPAP aparati sa konstantnom zadatim pritiskom koji stvara „pneumatski klin“ u predelu faringsa i drži ga patentnim, eliminišući pri tome i izraženost hrkanja. U poslednjih desetak godina razvijeni su tzv. autoCPAP ventilatori koji tokom noći drže bazični pritisak oko 4cmH2O i senzorima protoka i pritiska prate stanje disanja, te „intervenišu“ dodavanjem pritiska ukoliko se pojavi veća negativnost u lumenu faringsa. Kod izrazito gojaznih pacijenata, metoda izbora može biti bi-level ventilacija. Ovo je naročito bitno kod hipoventilacionog sindroma gojaznih (OHS) udruženog sa opstruktivnom sleep apneom (OSA). Drugi terapijski modaliteti podrazumevaju primenu oralnih aplikatora koji drže jezik i mandibulu u prednjem položaju i mogu pomoći kod umerenih poremećaja i negojaznih osoba. Hirurške metode lečenja rezervisane su za teške mandibulomaksilofacijalne anomalije, dok ORL intervencije ostaju rezervisane za održavanje nosne prohodnosti zbog preferiranja korišćenja nazalne maske u tretmanu, te uvulopalatopharingoplastike (UPPP) kod teških hrkača bez signifikantne sleep apnee.